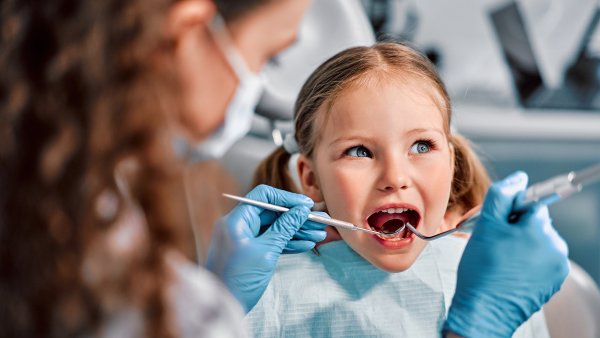
K doktorovi chodí Češi výrazně více než v okolních zemích. A také o mnoho častěji, než by bylo nutné. Podle údajů Ústavu zdravotnických informací a statistiky Češi zdaleka předbíhají obyvatele ostatních evropských zemí v četnosti návštěv zdravotnických zařízení. A kromě toho, že jim tam hrozí šíření infekčních nemocí, tím zbytečně zatěžují systém, který se musí připravovat na zvyšující se poptávku po lékařské péči související se stárnutím populace.
Mnohé zdravotní obtíže jde totiž konzultovat, ale i řešit na dálku. Využívání telemedicínských nástrojů by tedy mohlo být cestou, jak zdravotnictví do budoucna zefektivnit. „Telemedicína je poměrně moderní odvětví, u kterého vůbec není otázkou, zda se uplatní, ale jak rychle a jak moc to současný zdravotnický systém bude bolet,“ říká v rozhovoru vedoucí lékař společnosti Meddi hub Ondřej Tefr. V telemedicíně vidí prostředek, který mimo jiné přinese celému systému obrovské úspory. Nemocným ušetří zbytečné cestování a stát na tom vydělá, protože každý efektivně ošetřený pacient může dál pracovat a přinášet peníze do státního rozpočtu.
O čem se vlastně bavíme, když dnes mluvíme o telemedicíně?
Na prvním místě je to komunikace, tedy distanční spojení mezi pacientem a lékařem, ať už formou hovoru, chatu nebo videohovoru. To vlastně není žádná novinka, děje se to už dlouhou dobu. Lékaři se svými pacienty komunikují na dálku třeba prostřednictvím Skypu nebo přes Messenger, tyto kanály ale nejsou zabezpečené. Technologické nástroje by proto měly nabízet bezpečné prostředí pro komunikaci a efektivní sdílení zdravotních dat. Prostřednictvím různých dotazníkových šetření může lékař na dálku sbírat a vyhodnocovat potřebné informace. Nemusí kvůli tomu zvát pacienta do ordinace a vyptávat se ho osobně. Tento přístup například testujeme ve spolupráci s Ústavem pro péči o matku a dítě v Podolí, kde je naším cílem vytvoření elektronické těhotenské průkazky a nahrazení některých pravidelných předporodních vyšetření distanční prohlídkou.
Jak taková distanční prohlídka vypadá?
Zatím je ve fázi testování, takže paralelně s prohlídkami na dálku probíhají i osobní návštěvy lékaře, abychom pacientky nevystavovali žádnému riziku. Funguje to tak, že pacientka před každou distanční prohlídkou vyplní elektronický dotazník. Protože je vybavena tonometrem, může si doma změřit tlak, zváží se, vyšetří si moč podle předem daných instrukcí a doktor zhruba 90 minut před plánovanou distanční prohlídkou obdrží výstupy z toho dotazníku, které si prostuduje. Následuje textová, telefonická nebo videokonferenční komunikace, ve které se lékař doptá na potřebné doplňující informace, jako by to udělal při osobní návštěvě v ordinaci. Když se tam neobjeví žádné rizikové faktory, naplánují si příští kontrolu a prohlídka je u konce.
Počty lékařů se snižují, čekací doby prodlužují. Pokud chceme zachovat kvalitní péči, musí být efektivnější.
V jakých oborech má tento přístup největší potenciál?
Určitě je to užitečné při léčbě různých chronických onemocnění u pacientů, které je třeba dlouhodobě monitorovat. Třeba u diabetu nebo chronických srdečních selhání. U takových pacientů je důležité udržet jejich motivaci k léčbě a digitální technologie k tomu poskytují skvělé nástroje. Dalším oborem, kde se velmi pravděpodobně bude telemedicína rozvíjet, je psychiatrie.
Jaké telemedicínské nástroje mohou využívat praktičtí lékaři, jako jste vy?
Myslím, že hlavní výhodou pro praktické lékaře je sjednocení různých komunikačních kanálů. Pacienti se například mohou sami objednat na konkrétní výkony namísto toho, aby se marně snažili dovolat do ordinace. Nebo pošlou přes telefon žádost o předepsání léků, které pravidelně užívají. Doktor si pak může na konci své ordinační doby vyhradit nějaký čas na to, aby tyto žádosti a zprávy vyřídil, což je pro něj i pro pacienty mnohem praktičtější než rušivé telefonáty během dne.
Co tedy lékařům v používání nových technologií brání?
Myslím, že ve většině případů je to otázka zvyku. Mnozí z nich nechtějí na své stávající praxi nic měnit, přestože by jejich práce mohla být efektivnější. V posledních letech se hodně mluví o tom, že počty lékařů se snižují a prodlužují se čekací doby. To by měl být důvod situaci řešit a hledat nástroje pro zlepšení procesů, jestliže chceme kvalitní péči zachovat. Český pacient je navíc dost specifický, pokud jde o využívání zdravotních služeb.
Co tím myslíte?
Jde o to, že někteří pacienti často lékařskou péči nadužívají. V porovnání se zahraničím máme kontaktů pacienta s doktorem násobně víc. Lidé u nás za návštěvu nic neplatí, a tak mnohdy chodí do ordinace jen pro radu nebo pro jistotu. Bylo to znát v době, kdy se za návštěvu platily třicetikorunové poplatky a jejich počet v tom období klesl, i když ani tehdy se nevyrovnal průměrům západních zemí. A telemedicína právě může některé zbytečné návštěvy ordinace odfiltrovat, přitom ale kontakt pacienta s lékařem zachovat, nebo dokonce zintenzivnit.
Nesvádí možnost chatovat si s doktorem naopak k tomu, že ho pacienti budou zahlcovat zbytečnými požadavky a dotazy přes telefon?
Je rozhodně horší, když se nemocní lidé trmácí do ordinace třeba hodinu tramvají, kde mohou nakazit ostatní, pak sedí v čekárně a nakonec zjistí, že mají pár dní ležet doma v klidu, což se mohli dozvědět i během pár minut na dálku z pohodlí domova. A pokud jde o zneužívání komunikace, tak například aplikace Meddi app, kterou vyvíjíme, je nastavena tak, že pacient může zadat požadavek, ale komunikaci pak zahajuje a řídí zdravotník. Aplikace je velmi úspěšná, ke kontaktu s lékařem ji využívají statisíce lidí.
Často se v souvislosti s telemedicínou mluví také o umělé inteligenci. Používáte ji už teď ve své každodenní práci?
Zatím nic konkrétního ve své ordinaci nepoužívám. Ale věřím, že v budoucnu může umělá inteligence zefektivnit právě některé nadbytečné činnosti. Existují například nástroje, které umí nahrát rozhovor pacienta s lékařem. Ten se nemusí zdržovat zapisováním a může se soustředit na to, o čem se s pacientem baví. A díky strojovému učení pak ten nástroj nejen vytvoří lékařskou zprávu, ale dokáže také výstupy z rozhovoru porovnat se statisíci podobných konverzací a s vysokou pravděpodobností odhadnout, že pacient má třeba angínu. Ale zatím jsou tyto nástroje ve fázi certifikace, což je ve zdravotnictví velmi komplikovaný a nákladný proces.
Stáhněte si přílohu v PDF
Dokážete si jako lékař představit, že byste se v budoucnu mohl na takový certifikovaný nástroj spolehnout?
Nevidím budoucnost v tom, že by umělá inteligence plně rozhodovala místo lékaře. Spíš si myslím, že tyto nástroje mohou moji práci zjednodušit. Digitální asistent mi může přeobjednávat pacienty, vyřizovat administrativu. To už je samo o sobě velká pomoc, protože ze zkušenosti vím, že lékaři jsou v Česku často zahlceni činnostmi, které by vůbec nemuseli a hlavně neměli dělat.
Co u nás aktuálně nejvíc brzdí rozvoj telemedicíny?
Už jsem zmiňoval jistý konzervativní přístup některých zdravotníků. I ve společnosti panuje určitá nedůvěra k distančnímu zdravotnictví obecně. Pak jsou tu ještě nedořešené legislativní otázky. Pokud mají lékaři bezpečně ordinovat na dálku, tak musí být jasně definovaná kritéria, která jim poskytnou oporu. Všichni zdravotníci musí mít k dispozici nástroje, které tato kritéria splňují. Měli by je mít k dispozici zdarma, protože zdravotnímu systému to přinese mnohonásobně vyšší úspory. Další důležité téma je samozřejmě financování, protože v tuto chvíli jsou úhrady pro telemedicínu ještě neukotvené a mnohé úkony pojišťovny neproplácejí. Proč bych jako lékař měl na dálku dělat práci, za kterou nedostanu zaplaceno? Naše nástroje zatím používají nadšenci, kteří je testují a věří, že časem za ně úhrady vzniknou. Bude to ale ještě náročná cesta, protože každá změna bolí.
Rozhovor vznikl ve spolupráci se společností Meddi hub.
Článek byl publikován ve speciální příloze HN Inovace ve zdravotnictví.
 Přidejte si Hospodářské noviny
mezi své oblíbené tituly
na Google zprávách.
Přidejte si Hospodářské noviny
mezi své oblíbené tituly
na Google zprávách.
Tento článek máteje zdarma. Když si předplatíte HN, budete moci číst všechny naše články nejen na vašem aktuálním připojení. Vaše předplatné brzy skončí. Předplaťte si HN a můžete i nadále číst všechny naše články. Nyní první 2 měsíce jen za 40 Kč.
- Veškerý obsah HN.cz
- Možnost kdykoliv zrušit
- Odemykejte obsah pro přátele
- Ukládejte si články na později
- Všechny články v audioverzi + playlist